സ്തനവളർച്ച: ബ്രെസ്റ്റ് ഹൈപ്പോട്രോഫിയുടെ ചികിത്സ
ഉള്ളടക്കം:
നിർവചനം, ലക്ഷ്യങ്ങൾ, തത്വങ്ങൾ
രോഗിയുടെ രൂപഘടനയുമായി ബന്ധപ്പെട്ട് സ്തനത്തിന്റെ അവികസിത അളവാണ് സ്തനത്തിന്റെ ഹൈപ്പോപ്ലാസിയ നിർണ്ണയിക്കുന്നത്. പ്രായപൂർത്തിയാകുമ്പോൾ ഗ്രന്ഥിയുടെ അപര്യാപ്തമായ വികാസത്തിന്റെ അനന്തരഫലമായിരിക്കാം അല്ലെങ്കിൽ ഗ്രന്ഥിയുടെ അളവ് കുറയുമ്പോൾ (ഗർഭധാരണം, ശരീരഭാരം കുറയ്ക്കൽ, ഹോർമോൺ തകരാറുകൾ മുതലായവ) രണ്ടാം തവണ സംഭവിക്കാം. വോളിയത്തിന്റെ അഭാവവും ptosis (ഗ്രന്ഥി തൂങ്ങിക്കിടക്കുന്ന, ചർമ്മം വലിച്ചുനീട്ടുന്ന, അരിയോലകളോട് കൂടിയ "താഴ്ന്ന" നെഞ്ച്) എന്നിവയുമായി ബന്ധപ്പെട്ടിരിക്കുന്നു.
“ഈ പോഷകാഹാരക്കുറവ് പലപ്പോഴും ശാരീരികമായും മാനസികമായും രോഗിക്ക് മോശമായി അനുഭവപ്പെടുന്നു, അത് അവളുടെ സ്ത്രീത്വത്തിനെതിരായ ആക്രമണമായി അനുഭവപ്പെടുന്നു, ഇത് ആത്മവിശ്വാസത്തിൽ മാറ്റത്തിനും ചിലപ്പോൾ ആഴത്തിലുള്ള അസ്വാസ്ഥ്യത്തിനും കാരണമാകുന്നു, ഇത് യഥാർത്ഥ സമുച്ചയത്തിലെത്താം. അതുകൊണ്ടാണ് പ്രോസ്റ്റസിസിന്റെ ഇംപ്ലാന്റേഷൻ വഴി വളരെ ചെറുതായി കണക്കാക്കുന്ന സ്തനത്തിന്റെ അളവ് വർദ്ധിപ്പിക്കാൻ ഇടപെടൽ നിർദ്ദേശിക്കുന്നത്. »
18 വയസ്സ് മുതൽ ഏത് പ്രായത്തിലും ഇടപെടൽ നടത്താം. പ്രായപൂർത്തിയാകാത്ത ഒരു രോഗിയെ സാധാരണയായി ശസ്ത്രക്രിയയ്ക്ക് അനുയോജ്യനായി കണക്കാക്കില്ല. എന്നിരുന്നാലും, ഗുരുതരമായ ഹൈപ്പോപ്ലാസിയ അല്ലെങ്കിൽ ട്യൂബുലാർ ബ്രെസ്റ്റുകൾ അല്ലെങ്കിൽ ബ്രെസ്റ്റ് എജെനിസിസ് പോലുള്ള പുനർനിർമ്മാണത്തിന്റെ പശ്ചാത്തലത്തിൽ ഇത് സാധ്യമാണ്. തികച്ചും സൗന്ദര്യാത്മകമായ ഈ ഉദ്ദേശ്യം ആരോഗ്യ ഇൻഷുറൻസിൽ പരിരക്ഷിക്കാനാവില്ല. യഥാർത്ഥ സ്തനവളർച്ചയുടെ (സ്തനവളർച്ചയുടെ പൂർണ്ണമായ അഭാവം) ചില അപൂർവ സന്ദർഭങ്ങളിൽ മാത്രമേ മുൻകൂർ സമ്മതത്തിനുശേഷം സാമൂഹിക സുരക്ഷാ പങ്കാളിത്തം പ്രതീക്ഷിക്കാവൂ.
നിലവിൽ ഉപയോഗിക്കുന്ന ബ്രെസ്റ്റ് ഇംപ്ലാന്റുകൾ ഒരു ഷെല്ലും ഫില്ലറും അടങ്ങിയതാണ്. എൻവലപ്പ് എപ്പോഴും സിലിക്കൺ എലാസ്റ്റോമർ കൊണ്ടാണ് നിർമ്മിച്ചിരിക്കുന്നത്. മറുവശത്ത്, പ്രോസ്റ്റസുകൾ അവയുടെ ഉള്ളടക്കത്തിൽ വ്യത്യാസപ്പെട്ടിരിക്കുന്നു, അതായത്, ഷെല്ലിനുള്ളിലെ ഫില്ലറിൽ. ഫാക്ടറിയിൽ ഫില്ലർ ഉൾപ്പെടുത്തിയിട്ടുണ്ടെങ്കിൽ (ജെൽ കൂടാതെ/അല്ലെങ്കിൽ ഫിസിയോളജിക്കൽ സെറം) ഒരു ഇംപ്ലാന്റ് മുൻകൂട്ടി പൂരിപ്പിച്ചതായി കണക്കാക്കുന്നു. അതിനാൽ, വ്യത്യസ്ത വോള്യങ്ങളുടെ ശ്രേണി നിർമ്മാതാവ് സജ്ജീകരിച്ചിരിക്കുന്നു. സലിൻ നിറച്ച ഇംപ്ലാന്റുകൾ ശസ്ത്രക്രിയാ വിദഗ്ധൻ നിറയ്ക്കുന്നു, നടപടിക്രമത്തിനിടയിൽ ഒരു പരിധിവരെ പ്രോസ്റ്റസിസിന്റെ അളവ് ക്രമീകരിക്കാൻ അവർക്ക് കഴിയും.
ന്യൂ ജനറേഷൻ പ്രീ-ഫിൽഡ് സിലിക്കൺ ഇംപ്ലാന്റുകൾ
നിലവിൽ ഫ്രാൻസിലും ലോകമെമ്പാടും ഘടിപ്പിച്ചിരിക്കുന്ന കൃത്രിമ അവയവങ്ങളിൽ ഭൂരിഭാഗവും സിലിക്കൺ ജെൽ കൊണ്ട് നിറച്ചവയാണ്.
“40 വർഷത്തിലേറെയായി ഉപയോഗിച്ചുവരുന്ന ഈ ഇംപ്ലാന്റുകൾ, സാധാരണ സ്തനങ്ങളോട് വളരെ അടുത്ത് നിൽക്കുന്നതിനാൽ, നിരുപദ്രവകരവും ഇത്തരത്തിലുള്ള ശസ്ത്രക്രിയയ്ക്ക് വളരെ അനുയോജ്യവുമാണെന്ന് തെളിയിക്കപ്പെട്ടിട്ടുണ്ട്. അവർ കാര്യമായ മാറ്റങ്ങളിലൂടെ കടന്നുപോയി, പ്രത്യേകിച്ച് 1990-കളുടെ അവസാനത്തിൽ, അവർ കുറ്റപ്പെടുത്താവുന്ന പോരായ്മകൾ തിരുത്താൻ. ഇന്ന്, ഫ്രാൻസിൽ ലഭ്യമായ എല്ലാ ഇംപ്ലാന്റുകളും കൃത്യവും കർശനവുമായ മാനദണ്ഡങ്ങൾ പാലിക്കുന്നു: CE അടയാളപ്പെടുത്തൽ (യൂറോപ്യൻ കമ്മ്യൂണിറ്റി) + ANSM (മരുന്നുകളുടെയും ആരോഗ്യ ഉൽപ്പന്നങ്ങളുടെയും സുരക്ഷയ്ക്കുള്ള ദേശീയ ഏജൻസി) അംഗീകാരം. »
അവയിൽ മൃദുവായ സിലിക്കൺ ജെൽ അടങ്ങിയിരിക്കുന്നു, അത് വാട്ടർപ്രൂഫ്, മോടിയുള്ളതും വഴക്കമുള്ളതുമായ സിലിക്കൺ എലാസ്റ്റോമർ ഷെൽ കൊണ്ട് ചുറ്റപ്പെട്ടിരിക്കുന്നു, അത് മിനുസമാർന്നതോ ടെക്സ്ചർ ചെയ്തതോ ആകാം (പരുക്കൻ). പുതിയ ഇംപ്ലാന്റുകളുടെ കാര്യമായ മെച്ചപ്പെടുത്തലുകൾ, അവയ്ക്ക് കൂടുതൽ വിശ്വാസ്യത നൽകിക്കൊണ്ട്, ഷെല്ലുകൾക്കും ജെല്ലിനും തന്നെ ബാധകമാണ്:
• ഇപ്പോൾ കൂടുതൽ ശക്തമായ ഭിത്തികളുള്ള ഷെല്ലുകൾ, ജെൽ "രക്തസ്രാവം" പുറത്തുവരുന്നത് തടയുന്നു (ഇത് ഷെല്ലുകളുടെ പ്രധാന ഉറവിടമായിരുന്നു) കൂടാതെ ധരിക്കാൻ കൂടുതൽ പ്രതിരോധിക്കും;
• "സ്റ്റിക്കി" സിലിക്കൺ ജെൽസ്, അതിന്റെ സ്ഥിരത കുറഞ്ഞ ദ്രാവകം, ഒരു കവചം പൊട്ടുന്ന സാഹചര്യത്തിൽ പടരാനുള്ള സാധ്യത ഗണ്യമായി കുറയ്ക്കുന്നു.
വിശ്വാസ്യതയിലെ ഈ വർദ്ധനയ്ക്കൊപ്പം, പുതിയ തലമുറ സിലിക്കൺ ഇംപ്ലാന്റുകൾ നിലവിൽ ലഭ്യമായ വൈവിധ്യമാർന്ന രൂപങ്ങളാൽ സവിശേഷതയാണ്, ഇത് ഓരോ വ്യക്തിഗത കേസിനും വ്യക്തിഗതമായി ക്രമീകരിക്കാൻ അനുവദിക്കുന്നു. അതിനാൽ, ക്ലാസിക് റൗണ്ട് പ്രോസ്റ്റസുകൾക്ക് അടുത്തായി, “അനാട്ടമിക്കൽ” ഇംപ്ലാന്റുകൾ പ്രത്യക്ഷപ്പെട്ടു, ഒരു തുള്ളി വെള്ളത്തിന്റെ രൂപത്തിൽ, കൂടുതലോ കുറവോ ഉയർന്നതോ വീതിയുള്ളതോ നീണ്ടുനിൽക്കുന്നതോ ആണ്. വൈവിധ്യമാർന്ന വോള്യങ്ങളുമായി സംയോജിപ്പിച്ച് ഈ വലിയ വൈവിധ്യമാർന്ന രൂപങ്ങൾ, പ്രോസ്റ്റസിസുകളുടെ ഏതാണ്ട് "വ്യക്തിഗത" തിരഞ്ഞെടുപ്പ് ഒപ്റ്റിമൈസ് ചെയ്യാനും രോഗിയുടെ രൂപഘടനയ്ക്കും വ്യക്തിഗത പ്രതീക്ഷകൾക്കും അനുയോജ്യമാക്കാനും അനുവദിക്കുന്നു.
മറ്റ് തരത്തിലുള്ള ഇംപ്ലാന്റുകൾ
പ്രോസ്റ്റസിസിന്റെ ഷെല്ലുകൾ എല്ലായ്പ്പോഴും സിലിക്കൺ എലാസ്റ്റോമർ കൊണ്ടാണ് നിർമ്മിച്ചിരിക്കുന്നത്, പൂരിപ്പിക്കൽ വ്യത്യസ്തമാണ്. ഇന്നുവരെ, ഫ്രാൻസിൽ സിലിക്കൺ ജെല്ലിന് രണ്ട് ബദലുകൾ മാത്രമേ അനുവദനീയമായിട്ടുള്ളൂ: ഫിസിയോളജിക്കൽ സെറം: ഇത് ഉപ്പ് വെള്ളമാണ് (മനുഷ്യ ശരീരത്തിന്റെ 70% ഉൾക്കൊള്ളുന്നു). ഈ കൃത്രിമ അവയവങ്ങൾ "പ്രീ-ഫിൽഡ്" (ഫാക്ടറിയിൽ) അല്ലെങ്കിൽ "ഇൻഫ്ലാറ്റബിൾ" (ശസ്ത്രക്രിയാ സമയത്ത് സർജൻ) ആയിരിക്കാം. അവയുടെ ദ്രാവക (ജലാറ്റിനസ് എന്നതിലുപരി) ഉള്ളടക്കം കാരണം, അവയ്ക്ക് പ്രകൃതിവിരുദ്ധമായ സ്ഥിരതയുണ്ട്, കൂടുതൽ സ്പർശിക്കുന്നതും ദൃശ്യമായ "മടക്കുകൾ" പോലും ഉണ്ടാക്കുന്നു, മാത്രമല്ല പലപ്പോഴും പെട്ടെന്നുള്ളതും ചിലപ്പോൾ നേരത്തെയുള്ളതുമായ പണപ്പെരുപ്പത്തിന് ഇരയാകാം. ഹൈഡ്രോജെൽ: 2005-ൽ അഫ്സാപ്സ് അംഗീകരിച്ച ഏറ്റവും പുതിയ പദാർത്ഥമാണിത്. ഇത് പ്രാഥമികമായി സെല്ലുലോസ് ഡെറിവേറ്റീവിനൊപ്പം കട്ടികൂടിയ വെള്ളം ചേർന്ന ഒരു ജലീയ ജെൽ ആണ്. സാധാരണ ഉപ്പുവെള്ളത്തേക്കാൾ സ്വാഭാവികമായ സ്ഥിരതയുള്ള ഈ ജെൽ, മെംബ്രൺ പൊട്ടുന്ന സാഹചര്യത്തിൽ ശരീരം ആഗിരണം ചെയ്യുന്നു. അവസാനമായി, സിലിക്കൺ ഷെൽ പോളിയുറീൻ കൊണ്ട് പൊതിഞ്ഞ പ്രോസ്റ്റസുകൾ ഉണ്ട്, ഇത് ഷെൽ സംഭവങ്ങളുടെ ആവൃത്തി കുറയ്ക്കാൻ സഹായിക്കും.
ഇടപെടുന്നതിന് മുമ്പ്
ഈ ശരീരഘടനാപരമായ സന്ദർഭം, സർജന്റെ മുൻഗണനകൾ, ശീലങ്ങൾ, രോഗി പ്രകടിപ്പിക്കുന്ന ആഗ്രഹങ്ങൾ എന്നിവയെ ആശ്രയിച്ച്, ഒരു ഓപ്പറേറ്റീവ് തന്ത്രം അംഗീകരിക്കപ്പെടും. അങ്ങനെ, പാടുകളുടെ സ്ഥാനം, ഇംപ്ലാന്റുകളുടെ തരവും വലുപ്പവും, പേശികളുമായി ബന്ധപ്പെട്ട് അവയുടെ സ്ഥാനം എന്നിവ മുൻകൂട്ടി നിശ്ചയിക്കും (ചുവടെ കാണുക). ശസ്ത്രക്രിയയ്ക്ക് മുമ്പുള്ള രക്തപരിശോധന നിർദ്ദേശിച്ച പ്രകാരം നടത്തും. ഓപ്പറേഷന് 48 മണിക്കൂർ മുമ്പ് അനസ്തേഷ്യോളജിസ്റ്റ് കൺസൾട്ടേഷനിൽ പങ്കെടുക്കും. സ്തനത്തിന്റെ എക്സ്-റേ പരിശോധന (മാമോഗ്രഫി, അൾട്രാസൗണ്ട്) നിർദ്ദേശിക്കപ്പെടുന്നു. ഓപ്പറേഷന് ഒരു മാസം മുമ്പും ഒരു മാസത്തിനു ശേഷവും പുകവലി നിർത്താൻ ശക്തമായി ശുപാർശ ചെയ്യുന്നു (പുകയില രോഗശമനം വൈകിപ്പിക്കും) ഓപ്പറേഷന് പത്ത് ദിവസം മുമ്പ് ആസ്പിരിൻ അടങ്ങിയ മരുന്നുകൾ കഴിക്കരുത്. നടപടിക്രമത്തിന് മുമ്പ് ആറ് മണിക്കൂർ ഉപവസിക്കാൻ നിങ്ങളോട് ആവശ്യപ്പെടും (ഒന്നും കഴിക്കുകയോ കുടിക്കുകയോ ചെയ്യരുത്).
അനസ്തേഷ്യയുടെ തരവും ആശുപത്രിയിലെ രീതികളും
അനസ്തേഷ്യയുടെ തരം: മിക്കപ്പോഴും ഇത് നിങ്ങൾ പൂർണ്ണമായും ഉറങ്ങുന്ന ഒരു ക്ലാസിക് ജനറൽ അനസ്തേഷ്യയാണ്. എന്നിരുന്നാലും, അപൂർവ സന്ദർഭങ്ങളിൽ, "വിജിലന്റ്" അനസ്തേഷ്യ (ഇൻട്രാവണസ് ട്രാൻക്വിലൈസറുകൾ ഉപയോഗിച്ച് മെച്ചപ്പെടുത്തിയ ലോക്കൽ അനസ്തേഷ്യ) ഉപയോഗിക്കാം (സർജനും അനസ്തെറ്റിസ്റ്റുമായി ധാരണയിൽ). ഹോസ്പിറ്റലൈസേഷന്റെ രീതികൾ: ഇടപെടലിന് സാധാരണയായി ഒരു ദിവസത്തെ ആശുപത്രിയിൽ പ്രവേശനം ആവശ്യമാണ്. തുടർന്ന് രാവിലെ (അല്ലെങ്കിൽ ചിലപ്പോൾ തലേദിവസം) പ്രവേശനം നടത്തുകയും അടുത്ത ദിവസം പുറത്തുകടക്കാൻ അനുവദിക്കുകയും ചെയ്യും. എന്നിരുന്നാലും, ചില സന്ദർഭങ്ങളിൽ, ഇടപെടൽ "ഒരു ഔട്ട്പേഷ്യന്റ് അടിസ്ഥാനത്തിൽ" നടത്താം, അതായത്, നിരവധി മണിക്കൂർ നിരീക്ഷണത്തിന് ശേഷം അതേ ദിവസം പുറപ്പെടുമ്പോൾ.
ഇടപെടൽ
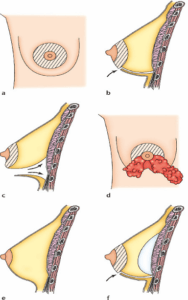
ഓരോ സർജനും അവരുടേതായ സാങ്കേതികത ഉപയോഗിക്കുകയും മികച്ച ഫലങ്ങൾ നേടുന്നതിന് ഓരോ വ്യക്തിഗത കേസുമായി അത് പൊരുത്തപ്പെടുത്തുകയും ചെയ്യുന്നു. എന്നിരുന്നാലും, നമുക്ക് പൊതുവായ അടിസ്ഥാന തത്വങ്ങൾ പാലിക്കാൻ കഴിയും: ചർമ്മത്തിലെ മുറിവുകൾ: സാധ്യമായ നിരവധി "സമീപനങ്ങൾ" ഉണ്ട്:
• അരിയോള ചുറ്റളവിന്റെ താഴത്തെ ഭാഗത്ത് മുറിവുള്ള അല്ലെങ്കിൽ മുലക്കണ്ണിന് ചുറ്റും ഒരു തിരശ്ചീന ദ്വാരം (1 ഉം 2 ഉം) ഉള്ള അരിയോളാർ എയർവേകൾ;
• കക്ഷീയമായ, ഭുജത്തിൻ കീഴിൽ, കക്ഷത്തിൽ (3);
• മുലപ്പാൽ പാത, സ്തനത്തിനടിയിൽ സ്ഥിതി ചെയ്യുന്ന ഗ്രോവിൽ ഒരു മുറിവുണ്ട് (4). ഈ മുറിവുകളുടെ പാത വ്യക്തമായും ഭാവിയിലെ പാടുകളുടെ സ്ഥാനവുമായി പൊരുത്തപ്പെടുന്നു, അതിനാൽ അത് ജംഗ്ഷനുകളിലോ സ്വാഭാവിക മടക്കുകളിലോ മറയ്ക്കപ്പെടും.
പ്രോസ്റ്റസിസ് സ്ഥാപിക്കൽ
മുറിവുകളിലൂടെ കടന്നുപോകുമ്പോൾ, ഇംപ്ലാന്റുകൾ സൃഷ്ടിച്ച പോക്കറ്റുകളിലേക്ക് തിരുകാൻ കഴിയും. രണ്ട് സ്ഥാനങ്ങൾ സാധ്യമാണ്:
• പ്രീമുസ്കുലർ, അതിൽ പ്രോസ്റ്റസുകൾ ഗ്രന്ഥിക്ക് പിന്നിൽ, പെക്റ്ററൽ പേശികൾക്ക് മുന്നിൽ സ്ഥിതിചെയ്യുന്നു;
• റിട്രോമസ്കുലർ, അതിൽ പ്രോസ്റ്റസിസുകൾ പെക്റ്ററൽ പേശികൾക്ക് പിന്നിൽ ആഴത്തിൽ സ്ഥിതിചെയ്യുന്നു.
ഈ രണ്ട് സൈറ്റുകൾക്കിടയിലുള്ള തിരഞ്ഞെടുപ്പ്, അവയുടെ ഗുണങ്ങളും ദോഷങ്ങളും, നിങ്ങളുടെ സർജനുമായി ചർച്ച ചെയ്യണം. കോംപ്ലിമെന്ററി പ്രവർത്തനങ്ങൾ സംയോജിത (ബ്രെസ്റ്റ് പ്രോലാപ്സ്, ലോ ഏരിയോളാസ്) കാര്യത്തിൽ സ്തനത്തിന്റെ തൊലി ഉയർത്താൻ അത് കുറയ്ക്കുന്നത് അഭികാമ്യമാണെന്ന് ഞങ്ങൾ കണ്ടു ("മാസ്റ്റോപെക്സി"). ഈ ത്വക്ക് വിഭജനം വലിയ പാടുകൾക്ക് കാരണമാകും (ഏരിയോളയ്ക്ക് ചുറ്റും ± ലംബമായി). ഡ്രെയിനുകളും ഡ്രെസ്സിംഗുകളും സർജന്റെ ശീലങ്ങൾ അനുസരിച്ച്, ഒരു ചെറിയ ഡ്രെയിനേജ് സ്ഥാപിക്കാം. പ്രോസ്റ്റസിസിനു ചുറ്റും അടിഞ്ഞുകൂടുന്ന രക്തം പുറന്തള്ളുന്നതിനാണ് ഈ ഉപകരണം രൂപകൽപ്പന ചെയ്തിരിക്കുന്നത്. പ്രവർത്തനത്തിന്റെ അവസാനം, ഒരു "മോഡലിംഗ്" ബാൻഡേജ് ഒരു ഇലാസ്റ്റിക് ബാൻഡേജ് ഉപയോഗിച്ച് പ്രയോഗിക്കുന്നു. ശസ്ത്രക്രിയാ വിദഗ്ധൻ, സമീപനം, അനുബന്ധ നടപടിക്രമങ്ങൾക്കുള്ള സാധ്യത എന്നിവയെ ആശ്രയിച്ച്, നടപടിക്രമം ഒരു മണിക്കൂർ മുതൽ രണ്ടര മണിക്കൂർ വരെ നീണ്ടുനിൽക്കും.
ഇടപെടലിന് ശേഷം: പ്രവർത്തന നിരീക്ഷണം
ശസ്ത്രക്രിയയ്ക്കു ശേഷമുള്ള കോഴ്സ് ചിലപ്പോൾ ആദ്യ ദിവസങ്ങളിൽ വേദനാജനകമായിരിക്കും, പ്രത്യേകിച്ച് വലിയ അളവിലുള്ള ഇംപ്ലാന്റുകൾ, പ്രത്യേകിച്ച് പേശികൾക്ക് പിന്നിൽ വയ്ക്കുമ്പോൾ. വേദനയുടെ തീവ്രതയ്ക്ക് അനുയോജ്യമായ വേദന മരുന്നുകൾ ദിവസങ്ങളോളം നിർദ്ദേശിക്കപ്പെടും. ഏറ്റവും മികച്ചത്, രോഗിക്ക് ശക്തമായ പിരിമുറുക്കം അനുഭവപ്പെടും. എഡിമ (വീക്കം), എക്കിമോസിസ് (ചതവ്), കൈകൾ ഉയർത്താൻ ബുദ്ധിമുട്ട് എന്നിവ ആദ്യഘട്ടങ്ങളിൽ സാധാരണമാണ്. കുറച്ച് ദിവസങ്ങൾക്ക് ശേഷം ആദ്യത്തെ ബാൻഡേജ് നീക്കംചെയ്യുന്നു. പിന്നീട് അത് ഒരു നേരിയ ബാൻഡേജ് ഉപയോഗിച്ച് മാറ്റിസ്ഥാപിക്കുന്നു. പിന്നീട് ഏതാനും ആഴ്ചകൾ, രാവും പകലും ബ്രാ ധരിക്കുന്നത് ശുപാർശ ചെയ്യാവുന്നതാണ്. മിക്ക കേസുകളിലും, തുന്നലുകൾ ആന്തരികവും ആഗിരണം ചെയ്യാവുന്നതുമാണ്. അല്ലെങ്കിൽ, കുറച്ച് ദിവസങ്ങൾക്ക് ശേഷം അവ ഇല്ലാതാക്കപ്പെടും. അഞ്ച് മുതൽ പത്ത് ദിവസം വരെ പ്രവർത്തനങ്ങളിൽ ഒരു ഇടവേളയോടെ വീണ്ടെടുക്കൽ വിഭാവനം ചെയ്യണം. കായിക പ്രവർത്തനങ്ങൾ പുനരാരംഭിക്കുന്നതിന് ഒന്നോ രണ്ടോ മാസം കാത്തിരിക്കുന്നതാണ് ഉചിതം.
RESULT
അന്തിമഫലം വിലയിരുത്തുന്നതിന്, രണ്ടോ മൂന്നോ മാസത്തെ കാലയളവ് ആവശ്യമാണ്. സ്തനങ്ങൾക്ക് വഴക്കം വീണ്ടെടുക്കാനും പ്രോസ്റ്റസിസിനെ സ്ഥിരപ്പെടുത്താനും ആവശ്യമായ സമയമാണിത്.
“നെഞ്ചിന്റെ അളവും രൂപവും മെച്ചപ്പെടുത്താൻ ഓപ്പറേഷൻ അനുവദിച്ചു. പാടുകൾ സാധാരണയായി വളരെ അവ്യക്തമാണ്. ബ്രെസ്റ്റ് വോള്യത്തിലെ വർദ്ധനവ് മൊത്തത്തിലുള്ള സിലൗറ്റിനെ ബാധിക്കുന്നു, വസ്ത്രത്തിൽ കൂടുതൽ സ്വാതന്ത്ര്യം നൽകുന്നു. ഈ ശാരീരിക മെച്ചപ്പെടുത്തലുകൾക്ക് പുറമേ, പൂർണ്ണവും പൂർണ്ണവുമായ സ്ത്രീത്വത്തിന്റെ പുനഃസ്ഥാപനം പലപ്പോഴും മനഃശാസ്ത്രപരമായ തലത്തിൽ വളരെ ഗുണം ചെയ്യും. »
ഈ പ്രവർത്തനത്തിന്റെ ലക്ഷ്യം മെച്ചപ്പെടുത്തലാണ്, പൂർണതയല്ല. നിങ്ങളുടെ ആഗ്രഹങ്ങൾ യാഥാർത്ഥ്യമാണെങ്കിൽ, ഫലം നിങ്ങളെ വളരെയധികം സന്തോഷിപ്പിക്കും. ഫലത്തിന്റെ സ്ഥിരത പ്രോസ്റ്റസിസിന്റെ പ്രായം പരിഗണിക്കാതെ തന്നെ (താഴെ കാണുക) കൂടാതെ കാര്യമായ ഭാരവ്യത്യാസം ഉണ്ടാകുന്നത് ഒഴികെ, സ്തനത്തിന്റെ അളവ് ദീർഘകാലത്തേക്ക് സ്ഥിരമായി തുടരും. എന്നിരുന്നാലും, സ്തനത്തിന്റെ ആകൃതിയും "മുറുകെ പിടിക്കലും" സംബന്ധിച്ച്, "വികസിച്ച" സ്തനങ്ങൾ, സ്വാഭാവിക സ്തനങ്ങൾ പോലെ, ഗുരുത്വാകർഷണത്തിന്റെയും വാർദ്ധക്യത്തിന്റെയും സ്വാധീനത്തിന് വിധേയമാക്കും, ഇത് ചർമ്മത്തിന്റെ പിന്തുണയുടെ പ്രായവും ഗുണനിലവാരവും അനുസരിച്ച് വ്യത്യസ്ത നിരക്കുകളിൽ. അതുപോലെ സ്തനത്തിന്റെ അളവ്. ഇംപ്ലാന്റുകൾ.
ഫലത്തിന്റെ ദോഷങ്ങൾ
ചിലപ്പോൾ ചില വൈകല്യങ്ങൾ സംഭവിക്കാം:
• ശേഷിക്കുന്ന വോളിയം അസമമിതി, വ്യത്യസ്ത വലിപ്പത്തിലുള്ള ഇംപ്ലാന്റുകൾ ഉണ്ടായിരുന്നിട്ടും അപൂർണ്ണമായി ശരിയാക്കി; • അപര്യാപ്തമായ വഴക്കവും ചലനാത്മകതയും (പ്രത്യേകിച്ച് വലിയ ഇംപ്ലാന്റുകൾക്കൊപ്പം) വളരെയധികം കാഠിന്യം;
• കുറച്ച് കൃത്രിമ രൂപം, പ്രത്യേകിച്ച് വളരെ നേർത്ത രോഗികളിൽ, പ്രോസ്റ്റസിസിന്റെ അരികുകളുടെ അമിതമായ ദൃശ്യപരത, പ്രത്യേകിച്ച് മുകളിലെ സെഗ്മെന്റിൽ;
• ഇംപ്ലാന്റുകളുടെ സ്പർശനത്തോടുള്ള സംവേദനക്ഷമത എല്ലായ്പ്പോഴും സാധ്യമാണ്, പ്രത്യേകിച്ച് ടിഷ്യു കവറിന്റെ ചെറിയ കനം (തൊലി + കൊഴുപ്പ് + ഇരുമ്പ്) പ്രോസ്റ്റസിസ് (പ്രത്യേകിച്ച് വലിയ ഇംപ്ലാന്റുകൾ ഉപയോഗിച്ച്) മൂടുന്നു.
• വലിയ ഇംപ്ലാന്റുകൾ ഉപയോഗിക്കുമ്പോൾ പ്രത്യേകിച്ച് ബ്രെസ്റ്റ് ptosis വർദ്ധനവ് ഉണ്ടാകാം. അതൃപ്തിയുണ്ടെങ്കിൽ, ഈ പോരായ്മകളിൽ ചിലത് കുറച്ച് മാസങ്ങൾക്ക് ശേഷം ശസ്ത്രക്രിയ തിരുത്തൽ വഴി പരിഹരിക്കാനാകും.
മറ്റ് ചോദ്യങ്ങൾ
ഗർഭം/മുലയൂട്ടൽ
ബ്രെസ്റ്റ് പ്രോസ്റ്റസിസ് സ്ഥാപിച്ചതിനുശേഷം, രോഗിക്കോ കുട്ടിക്കോ ഒരു അപകടവുമില്ലാതെ ഗർഭം സാധ്യമാണ്, എന്നാൽ ഇടപെടലിന് ശേഷം കുറഞ്ഞത് ആറുമാസമെങ്കിലും കാത്തിരിക്കാൻ ശുപാർശ ചെയ്യുന്നു. മുലയൂട്ടുന്നതിനെ സംബന്ധിച്ചിടത്തോളം, ഇത് അപകടകരമല്ല, മിക്ക കേസുകളിലും സാധ്യമാണ്.
സ്വയം രോഗപ്രതിരോധ രോഗങ്ങൾ
ഇംപ്ലാന്റുകളുള്ള രോഗികളിൽ (പ്രത്യേകിച്ച് സിലിക്കൺ) ഇത്തരത്തിലുള്ള അപൂർവ രോഗങ്ങളുടെ സാധ്യത സാധാരണ സ്ത്രീ ജനസംഖ്യയേക്കാൾ കൂടുതലല്ലെന്ന് ഈ വിഷയത്തിൽ വലിയ തോതിൽ നടത്തിയ നിരവധി അന്താരാഷ്ട്ര ശാസ്ത്ര പ്രബന്ധങ്ങൾ ഏകകണ്ഠമായി തെളിയിച്ചിട്ടുണ്ട്.
ദന്തങ്ങളും ക്യാൻസറും
- അടുത്തിടെ വരെ, സിലിക്കൺ ഉൾപ്പെടെയുള്ള ബ്രെസ്റ്റ് പ്രോസ്റ്റസുകൾ സ്ഥാപിക്കുന്നത് സ്തനാർബുദം വരാനുള്ള സാധ്യത വർദ്ധിപ്പിക്കില്ലെന്ന് ശാസ്ത്രത്തിന്റെ അവസ്ഥ നിർദ്ദേശിച്ചു. ഏറ്റവും സാധാരണമായ സ്തനാർബുദത്തിന്റെ (അഡിനോകാർസിനോമകൾ, സ്തന പ്രോസ്തസിസുമായി ബന്ധപ്പെട്ട സംഭവവികാസങ്ങൾ വർധിക്കാത്ത) ഇത് ഇപ്പോഴും അങ്ങനെതന്നെയാണ്.
എന്നിരുന്നാലും, ഇംപ്ലാന്റേഷനുശേഷം കാൻസർ സ്ക്രീനിംഗിന്റെ പശ്ചാത്തലത്തിൽ, ക്ലിനിക്കൽ പരിശോധനയും സ്പന്ദനവും തകരാറിലായേക്കാം, പ്രത്യേകിച്ച് പെരിപ്രോസ്റ്റെറ്റിക് ഷീറ്റ് അല്ലെങ്കിൽ സിലിക്കോണമയുടെ കാര്യത്തിൽ. അതുപോലെ, ഇംപ്ലാന്റുകളുടെ സാന്നിധ്യം സ്ക്രീനിംഗ് മാമോഗ്രാമുകളുടെ പ്രകടനത്തെയും വ്യാഖ്യാനത്തെയും തടസ്സപ്പെടുത്തും, അത് പതിവായി ചെയ്യണം. അതിനാൽ, നിങ്ങൾക്ക് ബ്രെസ്റ്റ് ഇംപ്ലാന്റുകൾ ഉണ്ടെന്ന് നിങ്ങൾ എപ്പോഴും സൂചിപ്പിക്കണം. അതിനാൽ, കേസിനെ ആശ്രയിച്ച്, ചില പ്രത്യേക റേഡിയോളജിക്കൽ ടെക്നിക്കുകൾ (നിർദ്ദിഷ്ട പ്രൊജക്ഷനുകൾ, ഡിജിറ്റൈസ് ചെയ്ത ചിത്രങ്ങൾ, അൾട്രാസൗണ്ട്, എംആർഐ മുതലായവ) ഉപയോഗിക്കാം. കൂടാതെ, സ്തനാർബുദവുമായി ബന്ധപ്പെട്ട ഡയഗ്നോസ്റ്റിക് സംശയത്തിന്റെ കാര്യത്തിൽ, പ്രോസ്റ്റസിസുകളുടെ സാന്നിധ്യത്തിന് ഡയഗ്നോസ്റ്റിക് ഉറപ്പ് ലഭിക്കുന്നതിന് കൂടുതൽ ആക്രമണാത്മക പരിശോധന ആവശ്യമായി വരുമെന്ന് ഒരാൾ അറിഞ്ഞിരിക്കണം.
- ബ്രെസ്റ്റ് ഇംപ്ലാന്റുകളുമായി (ALCL-AIM) ബന്ധപ്പെട്ട അനാപ്ലാസ്റ്റിക് ലാർജ് സെൽ ലിംഫോമ (ALCL) അടുത്തിടെ വ്യക്തിഗതമാക്കിയ അസാധാരണമായ ഒരു ക്ലിനിക്കൽ രൂപമാണ്. തെളിയിക്കപ്പെട്ട ക്ലിനിക്കൽ ലക്ഷണങ്ങളിൽ (ആവർത്തിച്ചുള്ള പെരിപ്രോസ്റ്റെറ്റിക് എഫ്യൂഷൻ, സ്തന ചുവപ്പ്, സ്തനവളർച്ച, സ്പഷ്ടമായ പിണ്ഡം) മാത്രമേ ഈ എന്റിറ്റി അന്വേഷിക്കാവൂ. അപ്പോൾ മുറിവിന്റെ സ്വഭാവം വ്യക്തമാക്കുന്നതിന് കൃത്യമായ സെനോളജിക്കൽ വിലയിരുത്തൽ നടത്തേണ്ടത് ആവശ്യമാണ്. ഏതാണ്ട് 90% കേസുകളിലും, ഈ അവസ്ഥയ്ക്ക് വളരെ നല്ല രോഗനിർണയം ഉണ്ട്, ഇത് സാധാരണയായി ഉചിതമായ ശസ്ത്രക്രിയാ ചികിത്സയിലൂടെ സുഖപ്പെടുത്തുന്നു, പ്രോസ്റ്റസിസും പെരിപ്രോസ്റ്റെറ്റിക് കാപ്സ്യൂളും (മൊത്തം, മൊത്തം കാപ്സ്യൂളക്റ്റോമി) നീക്കം ചെയ്യുന്നു. ഏകദേശം 10% കേസുകളിൽ, പാത്തോളജി കൂടുതൽ ഗുരുതരമാണ്, കൂടാതെ ലിംഫോമകളുടെ ചികിത്സയിൽ വൈദഗ്ദ്ധ്യമുള്ള ഒരു ടീമിൽ കീമോതെറാപ്പി കൂടാതെ/അല്ലെങ്കിൽ റേഡിയേഷൻ തെറാപ്പി ഉപയോഗിച്ച് ചികിത്സ ആവശ്യമാണ്.
ഇംപ്ലാന്റുകളുടെ സേവന ജീവിതം
ചില രോഗികൾ അവരുടെ ഇംപ്ലാന്റുകൾ പതിറ്റാണ്ടുകളായി വലിയ മാറ്റങ്ങളില്ലാതെ സൂക്ഷിക്കുന്നതായി നമുക്ക് കാണാൻ കഴിയുമെങ്കിലും, ബ്രെസ്റ്റ് പ്രോസ്റ്റസിസുകൾ സ്ഥാപിക്കുന്നത് "ജീവിതത്തിന്" നിർണായകമായ ഒന്നായി കണക്കാക്കരുത്. അതിനാൽ, ഇംപ്ലാന്റുകളുള്ള ഒരു രോഗിക്ക് ഒരു നല്ല ഫലം നിലനിർത്താൻ ഒരു ദിവസം അവരുടെ പ്രോസ്റ്റസിസ് മാറ്റിസ്ഥാപിക്കേണ്ടതായി വന്നേക്കാം. ഇംപ്ലാന്റുകൾ, അവ എന്തുതന്നെയായാലും, ഒരു അനിശ്ചിതകാല ആയുസ്സ് ഉണ്ട്, അത് കൃത്യമായി കണക്കാക്കാൻ കഴിയില്ല, കാരണം അത് വേരിയബിൾ നിരക്കിൽ ധരിക്കുന്ന പ്രതിഭാസത്തെ ആശ്രയിച്ചിരിക്കുന്നു. അതിനാൽ, ഇംപ്ലാന്റുകളുടെ സേവനജീവിതം ഉറപ്പുനൽകാൻ കഴിയില്ല. എന്നിരുന്നാലും, പുതിയ തലമുറ ഇംപ്ലാന്റുകൾ ശക്തിയിലും വിശ്വാസ്യതയിലും കാര്യമായ പുരോഗതി കൈവരിച്ചിട്ടുണ്ടെന്നത് ശ്രദ്ധിക്കേണ്ടതാണ്. പത്താം വർഷം മുതൽ, സ്ഥിരതയുടെ ഒരു പരിഷ്ക്കരണം ദൃശ്യമാകുമ്പോൾ പ്രോസ്റ്റസിസുകൾ മാറ്റുന്നതിനുള്ള ചോദ്യം ഉയർത്തേണ്ടത് ആവശ്യമാണ്.
നിരീക്ഷണം
ഇംപ്ലാന്റേഷൻ കഴിഞ്ഞ് ഏതാനും ആഴ്ചകൾക്കും പിന്നീട് മാസങ്ങൾക്കും ശേഷം നിങ്ങളുടെ സർജൻ നിർദ്ദേശിച്ച പരിശോധനകൾ പിന്തുടരുന്നത് വളരെ പ്രധാനമാണ്. തുടർന്ന്, ഈ മേൽനോട്ടവുമായി ബന്ധപ്പെട്ട അധിക പരിശോധനകൾ ആവശ്യമില്ലെങ്കിൽപ്പോലും, ഇംപ്ലാന്റുകളുടെ സാന്നിധ്യം പതിവ് മെഡിക്കൽ മേൽനോട്ടത്തിൽ നിന്ന് (ഗൈനക്കോളജിക്കൽ മേൽനോട്ടവും സ്തനാർബുദ പരിശോധനയും) ഒഴിവാക്കില്ല. എന്നിരുന്നാലും, നിങ്ങൾക്ക് ബ്രെസ്റ്റ് പ്രോസ്തസിസ് ഉണ്ടെന്ന് വിവിധ ഡോക്ടർമാരെ അറിയിക്കേണ്ടത് പ്രധാനമാണ്. ഓരോ രണ്ടോ മൂന്നോ വർഷത്തിലൊരിക്കൽ ഇംപ്ലാന്റുകളെ കുറിച്ച് ഒരു പ്ലാസ്റ്റിക് സർജന്റെ കൺസൾട്ടേഷൻ ശുപാർശ ചെയ്യപ്പെടുന്നു, എന്നാൽ ഈ ഫോളോ-അപ്പ് കൂടാതെ, ഒന്നോ രണ്ടോ സ്തനങ്ങളുടെ മാറ്റം കണ്ടെത്തിയാലുടൻ വന്ന് ആലോചിക്കേണ്ടത് പ്രധാനമാണ്. അല്ലെങ്കിൽ ഗുരുതരമായ പരിക്കിന് ശേഷം.
സാധ്യമായ സങ്കീർണതകൾ
പ്രോസ്തസിസ് ഉപയോഗിച്ചുള്ള സ്തനവളർച്ച, കേവലം സൗന്ദര്യാത്മകമായ കാരണങ്ങളാൽ നടത്തപ്പെടുന്നുണ്ടെങ്കിലും, ഏത് ചികിത്സാ പ്രക്രിയയുമായി ബന്ധപ്പെട്ട അപകടസാധ്യതകളുള്ള ഒരു യഥാർത്ഥ ശസ്ത്രക്രിയയാണ്, അവ എത്ര ചെറുതാണെങ്കിലും. അനസ്തേഷ്യയുമായി ബന്ധപ്പെട്ട സങ്കീർണതകളും ശസ്ത്രക്രിയയുമായി ബന്ധപ്പെട്ട സങ്കീർണതകളും തമ്മിൽ വേർതിരിച്ചറിയണം: അനസ്തേഷ്യയെ സംബന്ധിച്ച്, നിർബന്ധിത ശസ്ത്രക്രിയാ കൺസൾട്ടേഷനിൽ, അനസ്തേഷ്യോളജിസ്റ്റ് തന്നെ അനസ്തേഷ്യയുടെ അപകടസാധ്യതകളെക്കുറിച്ച് രോഗിയെ അറിയിക്കുന്നു. അനസ്തേഷ്യ എന്തുതന്നെയായാലും ശരീരത്തിൽ പ്രതികരണങ്ങൾക്ക് കാരണമാകുമെന്ന് നിങ്ങൾ അറിഞ്ഞിരിക്കണം, അത് ചിലപ്പോൾ പ്രവചനാതീതവും കൂടുതലോ കുറവോ എളുപ്പത്തിൽ നിയന്ത്രിക്കപ്പെടുന്നു. എന്നിരുന്നാലും, ഒരു യഥാർത്ഥ ശസ്ത്രക്രിയാ പശ്ചാത്തലത്തിൽ പ്രവർത്തിക്കുന്ന ഒരു സമർത്ഥനായ അനസ്തേഷ്യോളജിസ്റ്റ്-റെസസിറ്റേറ്ററുടെ സഹായത്തോടെ, അപകടസാധ്യതകൾ സ്ഥിതിവിവരക്കണക്കനുസരിച്ച് വളരെ കുറവായി. വിദ്യകൾ, അനസ്തെറ്റിക്സ്, നിരീക്ഷണ രീതികൾ എന്നിവ കഴിഞ്ഞ മുപ്പത് വർഷത്തിനിടയിൽ വളരെയധികം പുരോഗതി കൈവരിച്ചിട്ടുണ്ടെന്ന് ഓർമ്മിക്കേണ്ടതാണ്, ഇത് ഒപ്റ്റിമൽ സുരക്ഷ വാഗ്ദാനം ചെയ്യുന്നു, പ്രത്യേകിച്ച് എമർജൻസി റൂമിന് പുറത്ത് ഇടപെടുമ്പോൾ ആരോഗ്യമുള്ള ഒരു വ്യക്തിയിൽ; ശസ്ത്രക്രിയാ ആംഗ്യത്തെ സംബന്ധിച്ചിടത്തോളം, ഇത്തരത്തിലുള്ള ഇടപെടലിൽ പരിശീലിപ്പിച്ച യോഗ്യതയുള്ളതും യോഗ്യതയുള്ളതുമായ ഒരു പ്ലാസ്റ്റിക് സർജനെ തിരഞ്ഞെടുക്കുന്നതിലൂടെ, നിങ്ങൾ ഈ അപകടസാധ്യതകൾ കഴിയുന്നത്ര പരിമിതപ്പെടുത്തുന്നു, പക്ഷേ അവ പൂർണ്ണമായും ഇല്ലാതാക്കരുത്. പ്രായോഗികമായി, നിയമങ്ങൾക്കനുസൃതമായി നടത്തുന്ന ബ്രെസ്റ്റ് വർദ്ധിപ്പിക്കൽ പ്രവർത്തനങ്ങളിൽ ഭൂരിഭാഗവും പ്രശ്നങ്ങളില്ലാതെ പോകുന്നു, ശസ്ത്രക്രിയാനന്തര കോഴ്സ് ലളിതമാണ്, രോഗികൾ അവരുടെ ഫലങ്ങളിൽ പൂർണ്ണമായും സംതൃപ്തരാണ്. എന്നിരുന്നാലും, ചിലപ്പോൾ ഇടപെടൽ സമയത്ത് സങ്കീർണതകൾ ഉണ്ടാകാം, അവയിൽ ചിലത് സ്തന ശസ്ത്രക്രിയയുമായി ബന്ധപ്പെട്ടതാണ്, മറ്റുള്ളവ പ്രത്യേകമായി ഇംപ്ലാന്റുകളുമായി ബന്ധപ്പെട്ടിരിക്കുന്നു:
സ്തന ശസ്ത്രക്രിയയിൽ അന്തർലീനമായ സങ്കീർണതകൾ
• എഫ്യൂഷനുകൾ, അണുബാധ-ഹെമറ്റോമ: പ്രോസ്റ്റസിസിന് ചുറ്റും രക്തം അടിഞ്ഞുകൂടുന്നത് ആദ്യ മണിക്കൂറുകളിൽ സംഭവിക്കാവുന്ന ആദ്യകാല സങ്കീർണതയാണ്. ഇത് പ്രധാനമാണെങ്കിൽ, രക്തം പുറന്തള്ളാനും അതിന്റെ ഉത്ഭവ സ്ഥലത്ത് രക്തസ്രാവം നിർത്താനും ഓപ്പറേഷൻ റൂമിലേക്ക് മടങ്ങുന്നതാണ് നല്ലത്;
- സീറസ് എഫ്യൂഷൻ: പ്രോസ്റ്റസിസിന് ചുറ്റും ലിംഫറ്റിക് ദ്രാവകം അടിഞ്ഞുകൂടുന്നത് വളരെ സാധാരണമായ ഒരു പ്രതിഭാസമാണ്, പലപ്പോഴും കാര്യമായ എഡിമയും ഉണ്ടാകുന്നു. ഇത് കേവലം ബ്രെസ്റ്റ് വോളിയത്തിൽ താൽക്കാലിക വർദ്ധനവിന് കാരണമാകുന്നു. സ്വയമേവ ക്രമേണ അപ്രത്യക്ഷമാകുന്നു;
- അണുബാധ: ഇത്തരത്തിലുള്ള ശസ്ത്രക്രിയയ്ക്ക് ശേഷം അപൂർവ്വമായി. ആൻറിബയോട്ടിക് തെറാപ്പി കൊണ്ട് മാത്രം ഇത് പരിഹരിക്കാൻ കഴിയില്ല, തുടർന്ന് മാസങ്ങളോളം ഇംപ്ലാന്റ് നീക്കം ചെയ്യാനും നീക്കം ചെയ്യാനും ശസ്ത്രക്രിയാ പുനരവലോകനം ആവശ്യമാണ് (അപകടം കൂടാതെ ഒരു പുതിയ പ്രോസ്റ്റസിസ് ഇൻസ്റ്റാൾ ചെയ്യാൻ ആവശ്യമായ സമയം). അണുബാധയുടെ മറ്റ് മൂന്ന് പ്രത്യേക രൂപങ്ങളും സൂചിപ്പിക്കാം:
- വൈകി "നിശബ്ദമായ" അണുബാധ: ഇത് കുറച്ച് ലക്ഷണങ്ങളുള്ള ഒരു അണുബാധയാണ്, പരിശോധനയിൽ വ്യക്തമായ പ്രകടനങ്ങളൊന്നുമില്ല, ഇത് ചിലപ്പോൾ ഇംപ്ലാന്റേഷൻ കഴിഞ്ഞ് കുറച്ച് വർഷങ്ങൾക്ക് ശേഷം സംഭവിക്കാം;
- microabscesses: പലപ്പോഴും തുന്നൽ സ്ഥലത്ത് വികസിക്കുകയും കുറ്റകരമായ ത്രെഡ് നീക്കം ചെയ്തതിനുശേഷം പ്രാദേശിക ചികിത്സയ്ക്ക് ശേഷം വേഗത്തിൽ പരിഹരിക്കുകയും ചെയ്യുന്നു;
- സ്റ്റാഫൈലോകോക്കൽ ടോക്സിക് ഷോക്ക്: ഈ കടുത്ത സാമാന്യവൽക്കരിച്ച പകർച്ചവ്യാധി സിൻഡ്രോമിന്റെ വളരെ അപൂർവമായ കേസുകൾ റിപ്പോർട്ട് ചെയ്യപ്പെട്ടിട്ടുണ്ട്.
• ക്യുട്ടേനിയസ് നെക്രോസിസ്, പ്രാദേശികവൽക്കരിച്ച അപര്യാപ്തമായ രക്തവിതരണം മൂലം ടിഷ്യു ഓക്സിജന്റെ അപര്യാപ്തതയുടെ ഫലമായി സംഭവിക്കുന്നു, ഇത് അമിതമായ അദ്ധ്വാനം, ഹെമറ്റോമ, അണുബാധ അല്ലെങ്കിൽ രോഗിയുടെ കനത്ത പുകവലി എന്നിവയ്ക്ക് കാരണമാകാം. ഇത് വളരെ അപൂർവവും എന്നാൽ അപകടകരവുമായ സങ്കീർണതയാണ്, കാരണം അങ്ങേയറ്റത്തെ സന്ദർഭങ്ങളിൽ ഇത് പ്രോസ്റ്റസിസിന്റെ പ്രാദേശിക എക്സ്പോഷറിലേക്ക് നയിച്ചേക്കാം, പ്രത്യേകിച്ചും, തുന്നലുകളുടെ വ്യതിചലനം കാരണം. റിവിഷൻ സർജറി പലപ്പോഴും ആവശ്യമാണ്, ചിലപ്പോൾ ഇംപ്ലാന്റ് താൽക്കാലികമായി നീക്കം ചെയ്യേണ്ടിവരും.
• രോഗശാന്തി ക്രമക്കേടുകൾ രോഗശാന്തി പ്രക്രിയയിൽ ക്രമരഹിതമായ പ്രതിഭാസങ്ങൾ ഉൾപ്പെടുന്നു, ചിലപ്പോൾ ഇത് സംഭവിക്കുന്നത് ദീർഘകാലാടിസ്ഥാനത്തിൽ വടുക്കൾ പ്രതീക്ഷിച്ചത്ര അദൃശ്യമായിരിക്കില്ല, അത് പിന്നീട് വിവിധ വശങ്ങൾ സ്വീകരിക്കാം: ഡൈലേറ്റഡ്, റിട്രാക്റ്റൈൽ, സോൾഡർഡ്, ഹൈപ്പർ- അല്ലെങ്കിൽ ഹൈപ്പോപിഗ്മെന്റഡ്, ഹൈപ്പർട്രോഫിക് (വീക്കം) അല്ലെങ്കിൽ കെലോയിഡ് പോലും.
• സംവേദനക്ഷമത മാറ്റുന്നു. ആദ്യ മാസങ്ങളിൽ അവ പതിവായി കാണപ്പെടുന്നു, പക്ഷേ മിക്കപ്പോഴും പിൻവാങ്ങുന്നു. എന്നിരുന്നാലും, അപൂർവ സന്ദർഭങ്ങളിൽ, ഒരു പരിധിവരെ ഡിസെസ്തേഷ്യ (സ്പർശനത്തോടുള്ള സംവേദനക്ഷമത കുറയുകയോ വർദ്ധിപ്പിക്കുകയോ ചെയ്യുക) നിലനിൽക്കും, പ്രത്യേകിച്ച് അരിയോലയിലും മുലക്കണ്ണിലും. • ഗാലക്റ്റോറിയ/പാൽ ഇഫ്യൂഷൻ വളരെ അപൂർവമായ അപൂർവമായ ശസ്ത്രക്രിയാനന്തര ഹോർമോൺ ഉത്തേജനം മൂലം പാൽ ഒഴുക്കിന് കാരണമാകുന്നു ("ഗാലക്ടോറിയ") കൃത്രിമമായി ഇടയ്ക്കിടെ ദ്രാവകം അടിഞ്ഞുകൂടുന്നത്.
• ന്യൂമോത്തോറാക്സ് അപൂർവ്വമായി, പ്രത്യേക ചികിത്സ ആവശ്യമാണ്.
ഇംപ്ലാന്റുകളുമായി ബന്ധപ്പെട്ട അപകടസാധ്യതകൾ
• "മടക്കുകളുടെ" രൂപീകരണം അല്ലെങ്കിൽ "തരംഗങ്ങളുടെ" രൂപംഇംപ്ലാന്റുകൾ വഴക്കമുള്ളതിനാൽ, അവയുടെ ഷെൽ ചുളിവുകൾ വീഴാൻ സാധ്യതയുണ്ട്, കൂടാതെ ഈ മടക്കുകൾ ചില സ്ഥാനങ്ങളിൽ ചർമ്മത്തിന് കീഴിൽ അനുഭവപ്പെടുകയോ ദൃശ്യമാകുകയോ ചെയ്യാം, ഇത് തരംഗങ്ങളുടെ പ്രതീതി നൽകുന്നു. മെലിഞ്ഞ രോഗികളിലാണ് ഈ പ്രതിഭാസം ഏറ്റവും സാധാരണമായത്, ഇംപ്ലാന്റ് "മാസ്ക്" ചെയ്യുന്നതിനായി സ്തനത്തിന്റെ ചർമ്മത്തിന് കീഴിൽ കൊഴുപ്പിന്റെ നേർത്ത പാളി പ്രയോഗിക്കുന്നത് ഉൾപ്പെടുന്ന ലിപ്പോമോഡലിംഗ് ഉപയോഗിച്ച് ചികിത്സിക്കാം.
•"ഷെല്ലുകൾ
ഒരു വിദേശ ശരീരത്തിന്റെ സാന്നിധ്യത്തോടുള്ള മനുഷ്യശരീരത്തിന്റെ ഫിസിയോളജിക്കൽ, സാധാരണ, സ്ഥിരമായ പ്രതികരണം, ഇംപ്ലാന്റിന് ചുറ്റുമുള്ള വായു കടക്കാത്ത മെംബ്രൺ രൂപീകരിച്ച് ചുറ്റുമുള്ള ടിഷ്യൂകളിൽ നിന്ന് അതിനെ വേർതിരിച്ചെടുക്കുക എന്നതാണ്, ഇതിനെ "പെരിപ്രോസ്റ്റെറ്റിക് ക്യാപ്സ്യൂൾ" എന്ന് വിളിക്കുന്നു. സാധാരണയായി, ഈ ഷെൽ കനം കുറഞ്ഞതും വഴക്കമുള്ളതും വ്യക്തമല്ലാത്തതുമാണ്, പക്ഷേ പ്രതികരണം തീവ്രമാവുകയും ക്യാപ്സ്യൂൾ കട്ടിയാകുകയും നാരുകളായി മാറുകയും പിൻവലിക്കുകയും ചെയ്യുന്നു, ഇംപ്ലാന്റ് ഞെക്കി അതിനെ "ഷെൽ" എന്ന് വിളിക്കുന്നു. പ്രതിഭാസത്തിന്റെ തീവ്രതയെ ആശ്രയിച്ച്, ഇത് ഇനിപ്പറയുന്നതിലേക്ക് നയിച്ചേക്കാം: സ്തനത്തിന്റെ ലളിതമായ കാഠിന്യം, ചിലപ്പോൾ ശല്യപ്പെടുത്തുന്ന സങ്കോചം, പ്രോസ്റ്റസിസിന്റെ ഗ്ലോബുലൈസേഷനോടൊപ്പം ദൃശ്യമായ വൈകല്യം പോലും, ഇത് കഠിനവും വേദനാജനകവും കൂടുതലോ കുറവോ ആയി അങ്ങേയറ്റം തീവ്രതയിലേക്ക് നയിക്കുന്നു. വികേന്ദ്രീകൃത പ്രദേശം. ഈ റിട്രാക്റ്റൈൽ ഫൈബ്രോസിസ് ചിലപ്പോൾ ഹെമറ്റോമ അല്ലെങ്കിൽ അണുബാധയ്ക്ക് ദ്വിതീയമാണ്, എന്നാൽ മിക്ക കേസുകളിലും ക്രമരഹിതമായ ഓർഗാനിക് പ്രതിപ്രവർത്തനങ്ങളുടെ ഫലമായി ഇത് സംഭവിക്കുന്നത് പ്രവചനാതീതമായി തുടരുന്നു.
സമീപ വർഷങ്ങളിൽ, ശസ്ത്രക്രിയാ സാങ്കേതികതയുടെ കാര്യത്തിൽ വലിയ പുരോഗതി ഉണ്ടായിട്ടുണ്ട്, എന്നാൽ എല്ലാറ്റിനുമുപരിയായി ഇംപ്ലാന്റുകളുടെ രൂപകൽപ്പനയിലും നിർമ്മാണത്തിലും, ഇൻഡന്റേഷന്റെ നിരക്കിലും തീവ്രതയിലും വളരെ ഗണ്യമായ കുറവുണ്ടായി. ആവശ്യമെങ്കിൽ, ക്യാപ്സ്യൂൾ ("ക്യാപ്സുലോട്ടമി") മുറിച്ച് പുനർനിർമ്മാണത്തിന് അത്തരമൊരു സങ്കോചം ശരിയാക്കാൻ കഴിയും.
• വിള്ളൽ ഇംപ്ലാന്റുകൾ ശാശ്വതമായി കണക്കാക്കാൻ കഴിയില്ലെന്ന് നാം കണ്ടു. അതിനാൽ, കാലക്രമേണ, ഷെല്ലിന്റെ ഇറുകിയ നഷ്ടം ഉണ്ടാകാം. ഇത് ലളിതമായ പൊറോസിറ്റി, പിൻഹോളുകൾ, മൈക്രോക്രാക്കുകൾ അല്ലെങ്കിൽ യഥാർത്ഥ ദ്വാരങ്ങൾ ആകാം. വളരെ അപൂർവമായ സന്ദർഭങ്ങളിൽ, ഇത് കഠിനമായ ആഘാതത്തിന്റെയോ ആകസ്മികമായ പഞ്ചറിന്റെയോ ഫലമായിരിക്കാം, മിക്കപ്പോഴും, വാർദ്ധക്യത്താൽ മതിൽ പുരോഗമനപരമായ വസ്ത്രധാരണത്തിന്റെ ഫലമായിരിക്കാം. എല്ലാ സാഹചര്യങ്ങളിലും, പ്രോസ്റ്റസിസ് പൂരിപ്പിക്കൽ ഉൽപ്പന്നത്തിന്റെ സാധ്യമായ ഫലത്തിലേക്ക് ഇത് നയിക്കുന്നു, ഈ ഉള്ളടക്കത്തിന്റെ സ്വഭാവത്തെ ആശ്രയിച്ച് വ്യത്യസ്ത പരിണതഫലങ്ങൾ:
- സലൈൻ അല്ലെങ്കിൽ റിസോർബബിൾ ഹൈഡ്രോജൽ ഉപയോഗിച്ച്, ഭാഗികമോ പൂർണ്ണമോ ആയ പണപ്പെരുപ്പം, ദ്രുതഗതിയിലുള്ള അല്ലെങ്കിൽ ദ്രുതഗതിയിലുള്ള പണപ്പെരുപ്പം നിരീക്ഷിക്കപ്പെടുന്നു;
- സിലിക്കൺ ജെൽ ഉപയോഗിച്ച് (ആഗിരണം ചെയ്യപ്പെടാത്തത്), ഇത് പ്രോസ്റ്റസിസിനെ വേർതിരിക്കുന്ന മെംബ്രണിനുള്ളിൽ അവശേഷിക്കുന്നു. ഇത് പിന്നീട് പുറംചട്ടയുടെ രൂപത്തിന് കാരണമായേക്കാം, പക്ഷേ ഇത് അനന്തരഫലങ്ങളില്ലാതെ തുടരുകയും പൂർണ്ണമായും ശ്രദ്ധിക്കപ്പെടാതെ പോകുകയും ചെയ്യും. എന്നിരുന്നാലും, ചില സന്ദർഭങ്ങളിൽ, വളരെ അപൂർവമായിത്തീർന്നിരിക്കുന്നു (പ്രത്യേകിച്ച്, ആധുനിക ജെല്ലുകളുടെ മികച്ച "അടിക്കൽ" കാരണം), ചുറ്റുമുള്ള ടിഷ്യൂകളിലേക്ക് ജെൽ ക്രമേണ തുളച്ചുകയറുന്നത് നിരീക്ഷിക്കാൻ കഴിയും. പ്രോസ്റ്റസിസിന്റെ വിള്ളലിന് മിക്കപ്പോഴും ഇംപ്ലാന്റുകൾ മാറ്റിസ്ഥാപിക്കാനുള്ള ഇടപെടൽ ആവശ്യമാണ്.
• തെറ്റായ സ്ഥാനം, തെറ്റായ സ്ഥാനം, ഇംപ്ലാന്റുകളുടെ തെറ്റായ സ്ഥാനം അല്ലെങ്കിൽ ദ്വിതീയ തെറ്റായ ക്രമീകരണം, അത് പിന്നീട് സ്തനത്തിന്റെ ആകൃതിയെ ബാധിക്കുന്നു, ചിലപ്പോൾ ശസ്ത്രക്രിയാ തിരുത്തലിനെ ന്യായീകരിക്കാം.
• ഭ്രമണം "അനാട്ടമിക്കൽ" പ്രോസ്റ്റസിസിന്റെ ഭ്രമണം പ്രായോഗികമായി താരതമ്യേന അപൂർവമാണെങ്കിലും, സൈദ്ധാന്തികമായി ഇത് സാധ്യമാണ്, മാത്രമല്ല സൗന്ദര്യാത്മക ഫലത്തെ ബാധിക്കുകയും ചെയ്യും.
• നെഞ്ചിന്റെ ഭിത്തിയുടെ രൂപഭേദം. അപൂർവ സന്ദർഭങ്ങളിൽ, നാരുകളാൽ പൊതിഞ്ഞ പ്രോസ്റ്റസിസുകൾക്ക് ടിഷ്യൂകളിലേക്ക് "പ്രിന്റ്" ചെയ്യാൻ കഴിയും, ഇത് നീക്കം ചെയ്യുമ്പോൾ തിരുത്താൻ പ്രയാസമുള്ള നെഞ്ച് ഭിത്തിയുടെ വൈകല്യം അവശേഷിക്കുന്നു.
• വൈകി പെരിപ്രോസ്തെറ്റിക് സെറോമ. വളരെ അപൂർവമായ സന്ദർഭങ്ങളിൽ, പ്രോസ്റ്റസിസിനു ചുറ്റും വൈകിയുള്ള എഫ്യൂഷൻ രൂപപ്പെട്ടേക്കാം. അത്തരമൊരു വൈകിയുള്ള എഫ്യൂഷൻ, പ്രത്യേകിച്ച് സസ്തനഗ്രന്ഥിയുടെ മറ്റ് ക്ലിനിക്കൽ അപാകതകളുമായി ബന്ധപ്പെട്ടതാണെങ്കിൽ, ഒരു സെനോളജിസ്റ്റ് റേഡിയോളജിസ്റ്റിന്റെ സെനോളജിക്കൽ മൂല്യനിർണ്ണയം ആവശ്യമാണ്. അടിസ്ഥാന വിലയിരുത്തലിൽ എഫ്യൂഷൻ പഞ്ചറിനൊപ്പം അൾട്രാസൗണ്ട് ഉൾപ്പെടും. ഇങ്ങനെ കൊണ്ടുവരുന്ന ദ്രാവകം ലിംഫോമ കോശങ്ങൾക്കായുള്ള തിരച്ചിൽ ഗവേഷണ വിഷയമാകും. വളരെ അപൂർവമായ ബ്രെസ്റ്റ് ഇംപ്ലാന്റുമായി ബന്ധപ്പെട്ട അനാപ്ലാസ്റ്റിക് ലാർജ് സെൽ ലിംഫോമയെ (ALCL-AIM) പരിശോധിക്കാൻ ബയോപ്സി അനുവദിക്കുന്ന ഒരു നാരുകളുള്ള പെരിപ്രൊസ്റ്റെസിസിന്റെ (ക്യാപ്സലക്ടോമി) ആദ്യ പരിശോധനകളുടെ ഫലങ്ങൾ അനുസരിച്ച് ഡിജിറ്റൽ മാമോഗ്രാഫി കൂടാതെ/അല്ലെങ്കിൽ എംആർഐ ആവശ്യമായി വന്നേക്കാം.
നിങ്ങളുടെ അഭിപ്രായങ്ങൾ രേഖപ്പെടുത്തുക